診療科・医師紹介
病院病理部

| 役職 医師名 |
卒業年 | 所属学会(資格) | |
|---|---|---|---|
 |
部長 |
平成12年 |
日本専門医機構認定(病理専門医)
死体解剖資格 |
患者さんの体より採取された病変の組織・細胞からガラス標本が作製され、この標本を顕微鏡で観察し、診断するのが病理診断です。この病理診断は医行為であり、これを専門とする医師が病理医です。 病理診断には細胞診、組織診、術中迅速診断があり、年間5,000件以上行っております。
高度医療を支える診断のプロフェッショナル
①病気の確定診断
症状や画像検査だけでは判断できない病気の診断に不可欠です。顕微鏡を用いた形態診断に加え、遺伝子や分子レベルの異常を検出する先端的な検査が行われています。正確な診断が、治療への第一歩となります。
②治療方針の決定
診断結果をもとに、がんの種類や進行度などを把握し、治療法(手術・化学療法・放射線療法など)の選択が可能になります。各診療科の医師と連携し、患者さんにとって最適な治療へとつなげます。
③予後の予測
病気の悪性度や進行状況を把握することで、今後の病状の見通し(予後)の予測に役立ちます。治療計画や生活支援の検討にも重要な情報を提供します。
病理診断の具体的な内容
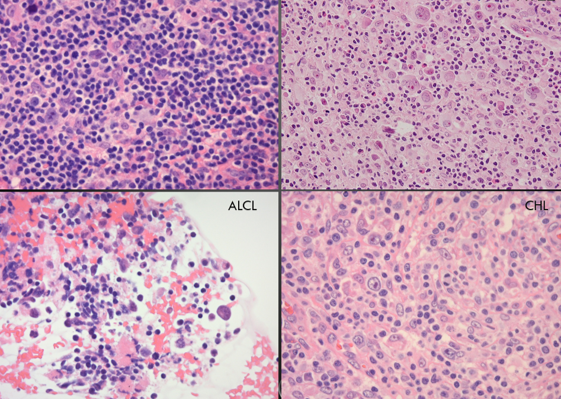
組織診断
対象になるのは、病変の一部を採取(生検)したものや、手術により採取した臓器です。大きな手術検体では初めに病理医が標本作成する部位を切り出します。その後臨床検査技師が検体の処理を行い、顕微鏡観察のための標本を作製します。標本を観察した病理医は、診断名とともにその根拠となる所見を記載した「病理診断報告書」を作成し、臨床医が確認可能な状態にします。
細胞診断
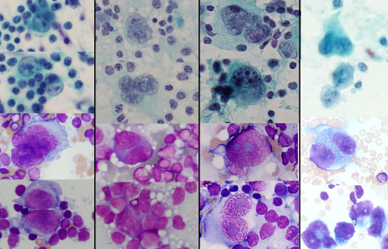
対象となるのは病変を擦ったり注射針で刺して吸引したりして採取した微小な細胞集塊、あるいは尿や痰、胸腹水などの液状の検体です。
体への負担は軽く、初期の段階で行う検査として適しています。病変の種類の判定もある程度は可能ですが、組織診断と比べて得られる情報が少ないため、おおまかな良悪性の判定にとどまる場合もあります。
細胞検査士という資格を持った臨床検査技師が異常細胞の有無の判定や診断に有用な細胞集塊を指摘するなど高度な技能を有し、病理医と診断について議論しながら診療にあたっています。
術中迅速診断
手術の途中で方針決定のために行われる組織診断です。
例として、切除した臓器の断端に病変が残っていれば追加切除を行わなければならないといった状況や、術前に診断が確定できなかったため手術中に良悪性を判定し切除範囲を決定するといった状況に行われます。
病理解剖(剖検)
病気で亡くなった患者さんについてご遺族の同意をいただけた場合に行われる解剖であり、正常人体構造の教育のために行われる系統解剖や、犯罪が疑われるものを含む異状死の調査のために行われる法医解剖とは種類が異なります。
病変の広がり、治療の適正・効果、死因など、解剖でしかわかり得なかった情報は、今後の治療へ生かされ医学の進歩に貢献することとなります。





 052-804-1111
052-804-1111